Kryzysy rodzinne – jak rozpoznać trudności i mądrze odbudować więzi?
Kryzys w rodzinie to naturalny etap, przez który przechodzi każda rodzina. Dowiedz się, jak rozpoznać trudności, radzić sobie z konfliktem i kiedy warto szukać pomocy...
Porady Zdrowie psychiczne

W kulturze, która oczekuje od świeżo upieczonych mam promiennego zachwytu nad dzieckiem, depresja poporodowa pozostaje jedną z najbardziej przemilczanych chorób XXI wieku. Według Światowej Organizacji Zdrowia dotyka ona od dziesięciu do dwudziestu procent kobiet w pierwszym roku po porodzie — to znaczy, że na każdej szkole rodzenia, w każdej grupie mam z parku, w każdym oddziale położniczym jest kobieta, która zamiast spodziewanej euforii czuje pustkę, paraliż albo nieadekwatne poczucie winy. Nie jest słaba, nie „przesadza” i nie jest złą matką. Choruje.
A skoro choruje, to można jej pomóc — pod warunkiem, że ktoś — ona sama, partner, lekarz rodzinny, położna — zauważy, że to coś więcej niż „zwykłe zmęczenie po porodzie”. Ten tekst pisany jest właśnie po to: żeby dać konkretne narzędzia rozpoznania, oddzielić baby blues od depresji, depresję od psychozy poporodowej, i pokazać, jak wygląda dziś skuteczne leczenie zgodne z aktualną wiedzą kliniczną oraz polskimi standardami leczenia.
Depresja poporodowa to specyficzna, choć w swojej istocie klasyczna postać epizodu depresyjnego, która rozwija się w okresie okołoporodowym — najczęściej w pierwszych czterech do dwunastu tygodniach po porodzie. W praktyce klinicznej i przesiewowej uwagę zwraca się także na objawy pojawiające się w pierwszym roku po narodzinach dziecka, ale klasyfikacje nie opisują tego identycznie: DSM-5-TR stosuje węższy specyfikator początku okołoporodowego dla epizodu depresji, a ICD-11 pozwala kodować zaburzenia psychiczne związane z ciążą, porodem lub połogiem. Z medycznego punktu widzenia jest to zaburzenie nastroju z biologicznym, hormonalnym i psychospołecznym podłożem, w którym gwałtowny spadek estrogenu i progesteronu po porodzie nakłada się na chroniczne niewyspanie, zmianę tożsamości, izolację społeczną oraz — często niedocenianą — utratę dotychczasowego rytmu życia. Nie ma tu ani odrobiny „rozpieszczenia” czy „nieumiejętności wzięcia się w garść”. Jest natomiast realna chemia mózgu, która chwilowo przestała działać tak, jak działała przed ciążą.
Co istotne, depresja poporodowa nie czeka na konkretną liczbę tygodni od porodu, by dać o sobie znać. Może rozwinąć się stopniowo, gdy mama wraca ze szpitala i odkrywa, że codzienność z noworodkiem nie przypomina obrazków z Instagrama. Może też mieć swoje korzenie jeszcze w ciąży — coraz więcej badań pokazuje, że depresja w ciąży i depresja poporodowa to często ten sam ciągły proces, sztucznie podzielony momentem porodu. Z perspektywy klinicznej znacznie ważniejsze niż „kiedy zaczęła się choroba” jest pytanie, „jak długo trwają objawy i jak bardzo zaburzają codzienne funkcjonowanie matki, dziecka i całej rodziny”.
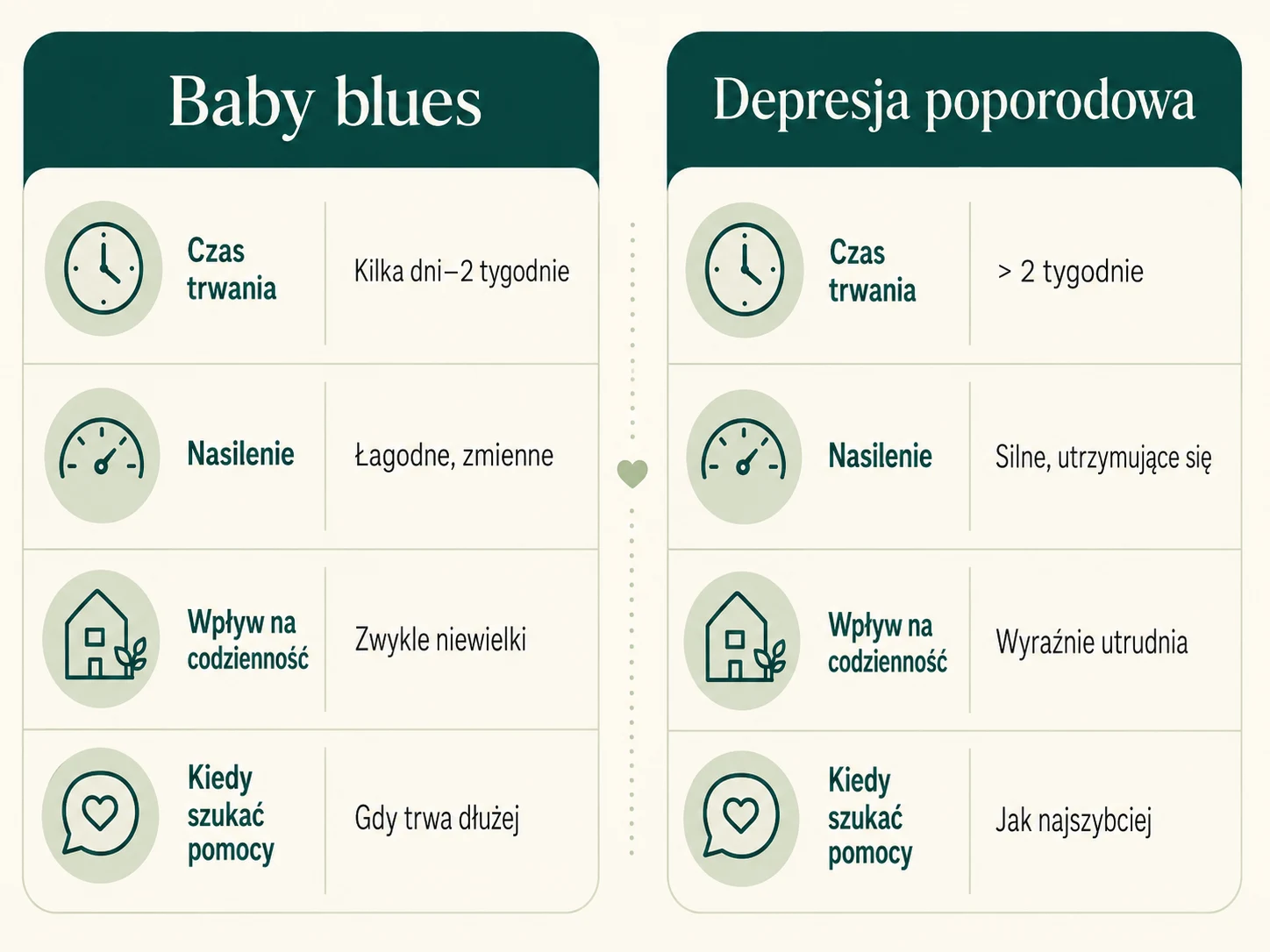
Jednym z najbardziej szkodliwych mitów krążących wokół połogu jest zdanie „każda mama tak ma”. Ono prawdziwe jest tylko wtedy, gdy odnosi się do tak zwanego baby blues — łagodnego, krótkotrwałego stanu obniżonego nastroju, który dotyka nawet osiemdziesięciu procent kobiet. Baby blues pojawia się zwykle w trzeciej–czwartej dobie po porodzie, ma związek z gwałtownym spadkiem hormonów oraz „zalaniem” prolaktyną, i ustępuje samoistnie do końca drugiego tygodnia. Kobieta z baby blues jest płaczliwa, łatwiej wybucha, czuje się wzruszona prawie wszystkim — ale nadal potrafi cieszyć się dzieckiem, dba o siebie, śpi, kiedy może spać, i z każdym kolejnym dniem widzi światło w tunelu.
Depresja poporodowa wygląda inaczej i mówi o sobie innym językiem. Trwa dłużej niż dwa tygodnie. Nie ustępuje ani samoistnie, ani po wsparciu rodziny, ani po jednej dobrej nocy snu. Nasilenie jest większe — nie chodzi już o „chwile rozczulenia”, lecz o stałe poczucie obniżonego nastroju, anhedonię (utratę zdolności czerpania radości nawet z rzeczy, które wcześniej cieszyły), poczucie bycia „złą matką” i nieproporcjonalny do realnych zagrożeń lęk o dziecko. Kobieta z depresją poporodową często mówi, że patrzy na swoje dziecko i wie, że je kocha, ale niczego nie czuje — i to zdanie boli ją dwa razy: raz emocjonalnie, drugi raz przez wstyd, że tak właśnie jest. Tymczasem ta dysocjacja od emocji nie jest oznaką braku miłości. Jest objawem klinicznym, takim samym jak gorączka przy zapaleniu płuc.
Wiele kobiet słysząc słowo „depresja”, wyobraża sobie dziewiętnastowieczną neurastenię — kobietę leżącą tygodniami w łóżku, niemogącą się ubrać. To nie jest typowy obraz depresji poporodowej, choć takie skrajne formy też się zdarzają. Najczęściej choroba przybiera maskę ogromnego zmęczenia, drażliwości, poczucia, że „zaraz wszystko mi się rozsypie”. Codzienność staje się serią drobnych klęsk: kąpiel dziecka kończy się płaczem matki w łazience, próba zrobienia obiadu wywołuje paraliż decyzyjny, telefon od teściowej wystarcza, by wybuchnąć złością albo zalać się łzami. Sen — paradoksalnie — bywa zaburzony nawet wtedy, gdy dziecko śpi, bo kobieta nie potrafi „odpuścić czuwania” i mózg trzyma ją w stanie alarmu.
Z perspektywy diagnostycznej kluczowe są te objawy, które utrzymują się przez co najmniej dwa tygodnie i obejmują co najmniej pięć z dziewięciu kryteriów depresji wymienianych w DSM-5: trwale obniżony nastrój, anhedonia, znacząca zmiana wagi i apetytu, bezsenność lub nadmierna senność niezwiązana z karmieniem, pobudzenie lub spowolnienie psychoruchowe, męczliwość, poczucie bezwartościowości lub nieadekwatna wina, problemy z koncentracją oraz nawracające myśli o śmierci lub samobójstwie. W depresji poporodowej dochodzą do tego objawy specyficzne dla okresu okołoporodowego: silne poczucie bycia „złą mamą”, strach o dziecko nieproporcjonalny do realnych zagrożeń, intruzywne, niechciane myśli o tym, że może się stać coś złego, oraz trudności z budowaniem więzi z noworodkiem. Natrętne, odrzucane myśli o krzywdzie warto szybko omówić ze specjalistą. Jeśli pojawia się zamiar, plan, poczucie utraty kontroli, omamy, urojenia albo przekonanie, że trzeba zrobić coś niebezpiecznego — dzwoń pod 112 lub jedź na SOR/izbę przyjęć psychiatryczną.
Choć depresja poporodowa może dopaść każdą — niezależnie od tego, czy dziecko jest pierwsze, czwarte, długo wyczekiwane, czy zaskoczyło rodziców — istnieją konstelacje czynników, które realnie zwiększają jej prawdopodobieństwo. Najsilniejszym predyktorem jest historia depresji lub innych zaburzeń nastroju przed ciążą; jeśli kobieta przeszła w przeszłości epizod depresji, ryzyko zachorowania w okresie poporodowym wzrasta nawet trzykrotnie. Kolejnym istotnym czynnikiem są okołoporodowe wydarzenia traumatyczne — nagłe cięcie cesarskie, długotrwała separacja z dzieckiem po porodzie (oddział intensywnej terapii noworodka), trudności w karmieniu piersią, narodziny przedwczesne, utrata wcześniejszej ciąży. Równie ważny, choć rzadziej omawiany, jest brak wsparcia partnera oraz samotne macierzyństwo; chroniczny niedobór kontaktu społecznego, zwłaszcza w okresie połogu, jest jak benzyna na słabo tlący się ogień zaburzeń nastroju.
Po drugiej stronie tej samej osi stoją czynniki ochronne — i o nich warto pamiętać równie mocno, bo to one są dźwignią profilaktyki. Badania pokazują, że silna sieć wsparcia (partner, rodzina, przyjaciele, doula, położna POZ), planowanie połogu przed porodem (kto będzie pomagał w pierwszych tygodniach, kiedy mama dostanie wolną godzinę dla siebie), znajomość objawów depresji okołoporodowej oraz szybki, niskoprogowy dostęp do specjalisty istotnie zmniejszają ryzyko zachorowania albo skracają czas trwania objawów. Mówiąc wprost: kobieta, która już w ciąży wie, czym różni się baby blues od depresji, i ma w telefonie numer psychologa, który ją zna, jest znacznie lepiej zabezpieczona niż ta, która o pomocy zacznie myśleć dopiero, gdy zobaczy, że „coś jest nie tak”.
Wciąż zdarza się, że media i nawet niektóre poradniki rodzicielskie mieszają depresję poporodową z psychozą poporodową. Tymczasem są to dwa odrębne obrazy kliniczne wymagające zupełnie różnego postępowania. Psychoza poporodowa jest stanem rzadkim — występuje u jednej do dwóch kobiet na tysiąc porodów — ale stanowi bezpośrednie zagrożenie życia matki i dziecka. Pojawia się gwałtownie, najczęściej w pierwszych dwóch tygodniach po porodzie, i obejmuje takie objawy jak urojenia (najczęściej dotyczące dziecka — że jest opętane, podmienione, że trzeba je „uratować”), omamy słuchowe lub wzrokowe, dezorientację, gwałtowne pobudzenie albo skrajne wycofanie, niemożność zaśnięcia mimo realnych warunków do snu połączoną z pobudzeniem, gonitwą myśli lub dezorientacją oraz myśli o krzywdzeniu siebie lub dziecka.
Postępowanie w psychozie poporodowej jest jednoznaczne: natychmiastowa hospitalizacja psychiatryczna. To nie jest sytuacja, w której „obserwujemy”, „dajemy mamie odpocząć” albo „idziemy do prywatnego psychiatry za dwa tygodnie”. To stan nagły porównywalny w pilności do zawału serca. Jeśli rozpoznajesz powyższe objawy u siebie albo bliskiej osoby, dzwoń pod 112 lub zawieź ją na najbliższy SOR psychiatryczny. Współcześnie psychoza poporodowa, leczona szybko i właściwie, daje bardzo dobre rokowania — większość kobiet wraca do pełnego zdrowia w ciągu kilku miesięcy. Ale każda godzina opóźnienia zwiększa ryzyko, więc nie ma tu miejsca na wahanie ani „zobaczymy, jak będzie jutro”.
Przez długie dziesięciolecia depresja poporodowa była opisywana wyłącznie w kontekście matek. Tymczasem badania ostatnich dwudziestu lat — w tym szeroko cytowana metaanaliza Paulsona i Bazemore z 2010 roku — pokazują, że od czterech do dziesięciu procent ojców doświadcza w pierwszym roku po narodzinach dziecka klinicznie istotnych objawów depresji. U mężczyzn obraz tej choroby często wygląda inaczej niż u kobiet i bywa znacznie trudniejszy do rozpoznania, bo nie pasuje do stereotypowego scenariusza „smutku i łez”. Częściej dominują tu drażliwość, wybuchy gniewu, wycofanie społeczne, ucieczka w pracę albo w aktywność fizyczną do granic wyczerpania, nadużywanie alkoholu lub substancji, i poczucie bycia „odstawionym” w nowym życiu rodziny.
Niedocenianie depresji u ojców kosztuje rodziny więcej, niż się przypuszcza. Po pierwsze, depresja jednego rodzica zwiększa ryzyko depresji drugiego — to klasyczne sprzężenie zwrotne. Po drugie, dziecko wychowywane w rodzinie, w której obie postacie pierwszego planu są zaburzone emocjonalnie, jest narażone na późniejsze trudności z regulacją emocji i przywiązaniem. Wreszcie po trzecie — i to bardzo praktyczne — depresja partnera potrafi „zgasić” sieć wsparcia, której potrzebuje matka. Jeśli zauważasz u swojego partnera utrzymujące się od kilku tygodni rozdrażnienie, wycofanie, alkohol jako narzędzie radzenia sobie albo wyraźną zmianę osobowości, namów go (albo idź razem) na konsultację psychologiczną. Im wcześniej zacznie się leczenie, tym zwykle większa szansa na szybszą poprawę i mniejsze obciążenie całej rodziny.
W praktyce klinicznej diagnostyka depresji poporodowej zaczyna się zazwyczaj od narzędzia przesiewowego, jakim jest Edynburska Skala Depresji Poporodowej (EPDS) opracowana przez Coxa, Holdena i Sagovsky w 1987 roku. To dziesięciopunktowy kwestionariusz samoocenowy, który kobieta wypełnia samodzielnie — można znaleźć go w internecie albo otrzymać od położnej POZ czy lekarza rodzinnego. Każde pytanie ocenia się w czterostopniowej skali, a maksymalny wynik wynosi trzydzieści punktów. Wynik trzynaście lub wyższy traktowany jest jako wyraźne wskazanie do konsultacji klinicznej, ale każda odpowiedź wskazująca na obecność myśli samobójczych — bez względu na ogólny wynik — wymaga natychmiastowego kontaktu ze specjalistą.
Trzeba podkreślić jedno: EPDS nie jest diagnozą. Jest narzędziem, które pomaga zorientować się, czy stan, w którym jesteś, kwalifikuje się do dalszej, pełnej oceny psychiatrycznej lub psychologicznej. Pełna diagnoza wymaga rozmowy klinicznej, w której specjalista oceni czas trwania objawów, ich nasilenie, wpływ na codzienne funkcjonowanie, historię medyczną i rodzinną, a także — bardzo ważne — wykluczy somatyczne przyczyny imitujące depresję, takie jak niedoczynność tarczycy (częsta po porodzie!), niedobór witaminy D albo żelaza. Pierwsza wizyta u specjalisty — niezależnie od tego, czy jest to psycholog, psychoterapeuta czy psychiatra — bywa stresująca, ale nie wymaga od Ciebie przygotowanej narracji ani diagnozy; wystarczy, że opowiesz, co dzieje się od kilku tygodni i co najbardziej utrudnia Ci codzienność. Resztę poprowadzi specjalistka. Jeśli zastanawiasz się, jak wybrać psychoterapeutę albo psychologa w okolicy, zacznij od krótkiego rozeznania nurtu pracy i doświadczenia w pracy z mamami w okresie okołoporodowym.

Współczesne wytyczne leczenia depresji okołoporodowej — w tym brytyjskie NICE z 2020 roku oraz rekomendacje Polskiego Towarzystwa Psychiatrycznego — są w tym miejscu zaskakująco jednolite. Leczenie pierwszego wyboru w łagodnej i umiarkowanej depresji poporodowej to psychoterapia — w szczególności terapia poznawczo-behawioralna (CBT) oraz interpersonalna (IPT). Obie mają solidne podstawy badawcze, obie są strukturalne (zwykle dwanaście do dwudziestu sesji) i obie nie wymagają farmakoterapii, jeśli nasilenie objawów na to pozwala. Praca z psychoterapeutką pozwala nazwać emocje, oddzielić rzeczywiste trudności od poczucia winy, odbudować realistyczny obraz siebie jako matki i — co bardzo praktyczne — opracować strategie radzenia sobie z anhedonią i bezsennością.
Gdy nasilenie objawów jest większe lub gdy psychoterapia sama w sobie nie przynosi poprawy w ciągu kilku tygodni, do leczenia dołącza się farmakoterapię. W okresie laktacji często preferowana jest sertralina (SSRI), ponieważ jej przenikanie do mleka matki jest zwykle niskie i dobrze opisane w rekomendacjach dotyczących karmienia piersią. Decyzję o włączeniu leków podejmuje psychiatra po ocenie nasilenia objawów, historii medycznej i preferencji pacjentki, a także wieku i stanu zdrowia dziecka, wcześniactwa oraz możliwości monitorowania niemowlęcia. Bardzo ważne, by nie odstawiać leków na własną rękę — niewłaściwe odstawienie SSRI bywa źródłem znacznego pogorszenia, podczas gdy stopniowe „odstawienie pod opieką” jest procesem bezpiecznym i przewidywalnym.
Trzecim filarem leczenia, często niedocenianym, jest wsparcie społeczne i psychoedukacja. Grupy wsparcia dla mam (zarówno stacjonarne, jak i online), praca z położną środowiskową, rozmowa z doulą poporodową, edukacja partnera i bliskich — wszystko to nie zastąpi terapii, ale potrafi istotnie skrócić jej długość i poprawić efekty. Depresja okołoporodowa powstaje w izolacji i izolacją się karmi; każdy element, który tę izolację rozcina, pracuje na korzyść zdrowienia. Jeśli zastanawiasz się, jaką dokładnie formę pomocy wybrać i czym różni się psychoterapia od konsultacji psychologicznej, warto zacząć od pierwszej rozmowy ze specjalistą — bardzo często sama ta wizyta porządkuje obraz tego, co się dzieje, i pokazuje, jaki krok ma sens jako następny.

To pytanie pada w gabinecie chyba częściej niż jakiekolwiek inne — i odpowiedź jest często zaskakująca dla mam. Tak, w wielu przypadkach karmienie piersią jest możliwe także podczas leczenia farmakologicznego depresji. Nowoczesne SSRI — zwłaszcza sertralina, ale także część innych leków z tej grupy — są często uznawane za kompatybilne z karmieniem piersią, jeśli lekarz oceni, że korzyści leczenia przeważają nad potencjalnym ryzykiem. Decyzję o doborze leku, dawce i czasie leczenia podejmuje psychiatra znający temat laktacji, uwzględniając stan matki, wiek i zdrowie dziecka, wcześniactwo oraz ewentualną potrzebę obserwacji niemowlęcia. Pomocne bywają bazy danych takie jak e-lactancia.org czy LactMed (NIH), które gromadzą aktualną wiedzę o ekspozycji niemowlęcia na poszczególne preparaty.
Tym, co absolutnie nie jest prawdą, jest popularny mit, że leczenie depresji wymaga przerwania karmienia. Ten mit przez lata zatrzymywał kobiety przed leczeniem — wybierały „cierpieć w tajemnicy”, byle nie odstawić piersi. Tymczasem najbardziej szkodliwym scenariuszem dla dziecka nie jest ekspozycja na śladowe ilości SSRI, lecz pozostawienie matki w nieleczonej depresji. Liczne badania pokazują, że nieleczona depresja matki wpływa na rozwój emocjonalny dziecka i jakość więzi, podczas gdy leczona depresja matki — z karmieniem lub bez — pozwala dziecku wzrastać w stabilnej relacji. Innymi słowy, decyzja o leczeniu jest aktem dobrego rodzicielstwa, nie kompromisem.
Bliscy chcący pomóc kobiecie z depresją poporodową często czują się bezradni. „Powiedziałem jej, żeby się nie martwiła. Powiedziałem, że ją kocham. Powiedziałem, że jest świetną mamą. I nic nie pomaga”. Problem polega na tym, że słowa, choć ważne, są tylko jednym z elementów wsparcia — i często nie są tym, czego matka w depresji najbardziej potrzebuje. Bardziej skuteczne są konkretne działania: zorganizowanie godziny opieki nad dzieckiem tak, żeby mogła się przespać; przyniesienie ugotowanego obiadu zamiast pytania „mogę w czymś pomóc”; zabranie starszego dziecka na trzy godziny w sobotę; zorganizowanie zakupów; wytarcie naczyń bez komentarza; zaproponowanie towarzystwa w drodze do psychologa zamiast przekonywania, że „już sama dasz radę”.
Z drugiej strony istnieje kilka rzeczy, które bliskim zdarza się robić w dobrej wierze, a które konsekwentnie pogarszają sytuację. „Weź się w garść”. „W moich czasach kobiety rodziły w polu i nie miały takich fanaberii”. „Inni mają gorzej”. „Powinnaś być wdzięczna, że masz zdrowe dziecko”. Każde z tych zdań — niezależnie od intencji — uderza dokładnie w to, co i tak już mówi kobiecie depresja: że jest słaba, że zawodzi, że nie zasługuje na pomoc. Jeśli nie wiesz, co powiedzieć, najczęściej najlepiej zadziała najprostsze: „Widzę, że jest ci ciężko. Jestem przy tobie. Co dziś u ciebie?”. Reszta wyjdzie w działaniu.
Większość epizodów depresji poporodowej, mimo że trudnych, nie jest stanem nagłym. Ale są sytuacje, w których czas decyduje o bezpieczeństwie, i które wymagają pomocy dziś, nie „w przyszłym tygodniu, jak tylko zwolni się termin u psychologa”. Kontaktu ze specjalistą lub telefonu zaufania szukaj natychmiast, jeśli pojawiają się u Ciebie myśli samobójcze, myśli o krzywdzeniu siebie lub dziecka, jakiekolwiek objawy psychotyczne (urojenia, omamy, dezorientacja), niemożność zaśnięcia mimo realnych warunków do snu połączona z pobudzeniem, gonitwą myśli lub dezorientacją, niemożność zajęcia się dzieckiem albo sobą (jedzenie, picie, mycie), albo dramatyczne pogorszenie objawów w ciągu kilku godzin lub dni.
Najważniejsze numery do zapamiętania: 112 (numer alarmowy, w sytuacji bezpośredniego zagrożenia życia), 116 123 (telefon zaufania dla osób dorosłych w kryzysie psychicznym, dwadzieścia cztery godziny na dobę, bezpłatny), oraz 800 70 2222 (Centrum Wsparcia dla Osób Dorosłych w Kryzysie Psychicznym, również dwadzieścia cztery godziny, bezpłatne). Telefonów tych można zapisać sobie wcześniej w kontaktach jako „WAŻNE — depresja poporodowa”, żeby w trudnym momencie nie szukać po internecie. Nawet jeśli nigdy nie będziesz musiała ich użyć, sama ich obecność w telefonie jest formą bezpieczeństwa. Jeśli chcesz się dowiedzieć więcej o tym, jak rozpoznać kryzys i odróżnić go od depresji klinicznej, pomocny może być artykuł kryzys emocjonalny — kiedy zacząć działać.
Kończąc ten tekst, chciałabym zostawić Cię z czymś, co bardzo często ginie w ciężkich opisach objawów: depresja poporodowa, leczona zgodnie z obecnymi standardami, w zdecydowanej większości przypadków cofa się. Większość kobiet, które rozpoczynają psychoterapię, farmakoterapię albo połączenie obu tych form, wraca do pełnego funkcjonowania w ciągu sześciu do dwunastu miesięcy. Wracają nie tylko do „normalnego życia”, ale często do siebie bardziej obecnej i świadomej niż przed chorobą — bo proces leczenia uczy nazywania emocji, stawiania granic, proszenia o pomoc i szanowania własnych potrzeb. Wiele moich pacjentek mówi po roku: „nigdy bym się nie spodziewała, że to było potrzebne, ale ta depresja w pewnym sensie zmusiła mnie, żebym zaczęła traktować siebie poważnie”.
Jeśli więc rozpoznajesz dziś u siebie objawy, o których przeczytałaś — albo widzisz je u bliskiej osoby — nie czekaj, aż „samo przejdzie”. W większości przypadków nie przejdzie. Przejdzie natomiast wtedy, gdy zrobisz pierwszy krok: rozmowę z lekarzem rodzinnym, telefon do psychologa, wypełnienie skali EPDS, otwarcie się przed partnerem albo siostrą. Ten pierwszy krok, choć wydaje się ogromny, jest często tym, co wystarcza, by ruszyć całą lawinę. A lawiny w tę stronę warto puszczać, bo prowadzą do domu, w którym znowu można oddychać.
Baby blues pojawia się w pierwszych dniach po porodzie i ustępuje samoistnie do dwóch tygodni. Depresja poporodowa trwa dłużej niż dwa tygodnie, ma większe nasilenie i wyraźnie utrudnia codzienne funkcjonowanie — w tym opiekę nad sobą i dzieckiem. Jeśli objawy nie ustępują po dwóch tygodniach lub się nasilają, skontaktuj się z psychologiem.
Nieleczona depresja poporodowa może trwać od kilku miesięcy do nawet dwóch lat. Leczona psychoterapią lub farmakologicznie zwykle ustępuje w trzy do dziewięciu miesięcy. Wczesne rozpoznanie i interwencja istotnie skracają czas trwania objawów.
Tak — wiele leków przeciwdepresyjnych, zwłaszcza sertralina, bywa uznawanych za kompatybilne z karmieniem piersią. Decyzję powinien podjąć psychiatra znający temat laktacji, po ocenie stanu mamy, wieku i zdrowia dziecka oraz ewentualnej potrzeby monitorowania niemowlęcia. Korzystne jest sprawdzenie baz e-lactancia.org lub LactMed. Nie odstawiaj leków na własną rękę.
Tak. Według metaanaliz dotyczy to czterech do dziesięciu procent ojców w pierwszych dwunastu miesiącach po narodzinach dziecka. Objawy często bywają zamaskowane: drażliwość, wycofanie, nadużywanie alkoholu, ucieczka w pracę. Wsparcie i diagnoza są równie ważne.
Nieleczona depresja poporodowa może wpływać na rozwój emocjonalny dziecka i jakość więzi. To dodatkowy powód, by szukać pomocy — leczenie matki to najlepsze, co możesz zrobić również dla dziecka. Sama decyzja o szukaniu wsparcia jest aktem dobrego rodzicielstwa, nie porażki.
To rzadkie, jedna do dwóch na tysiąc porodów, ale poważne zaburzenie wymagające natychmiastowej hospitalizacji. Objawy: gwałtowne pojawienie się urojeń, omamów, dezorientacji, skrajnego pobudzenia lub myśli o krzywdzeniu dziecka — zwykle w pierwszych dwóch tygodniach po porodzie. W razie podejrzenia dzwoń pod 112.
Depresja to zaburzenie chemii i regulacji emocji w mózgu, nie kwestia siły woli. „Branie się w garść” zwykle pogłębia poczucie winy. Skuteczne są psychoterapia i — gdy wskazana — farmakoterapia. Skontaktuj się z psychologiem lub psychiatrą zamiast czekać.
Skontaktuj się ze swoim ginekologiem, lekarzem rodzinnym lub bezpośrednio z psychologiem albo psychiatrą. W kryzysie zadzwoń pod 116 123 (telefon zaufania, 24h) lub 800 70 2222 (Centrum Wsparcia). W Centrum Empatyczni umówisz konsultację psychologiczną z osobą doświadczoną w pracy z mamami w okresie okołoporodowym.