Zaburzenia odżywiania u nastolatków – sygnały ostrzegawcze dla rodziców
Anoreksja u nastolatki – sygnały ostrzegawcze, które powinny zaniepokoić rodzica. Czym różni się od bulimii i BED, kiedy szukać pomocy. Sprawdź.
Porady Dzieci

Każde dziecko czegoś się boi – ale nie każdy dziecięcy lęk jest rozwojowo normalny. Część lęków przeradza się w zaburzenia lękowe, które bez wsparcia specjalisty potrafią utrwalić się na lata. W tym artykule tłumaczymy, jak rozpoznać objawy lęku u dziecka, skąd się biorą zaburzenia lękowe u dzieci i młodzieży, co może zrobić rodzic w domu i w którym momencie naprawdę warto zgłosić się do psychologa dziecięcego.
Lęk jest zjawiskiem rozwojowo naturalnym i – paradoksalnie – pełni bardzo ważną funkcję adaptacyjną. Dwulatek odczuwa lęk separacyjny, gdy rodzic wychodzi z pokoju; przedszkolak boi się ciemności i wyobrażonych potworów; ośmiolatek zaczyna martwić się o zdrowie bliskich; nastolatek reaguje lękiem społecznym na ekspozycję wśród rówieśników. Wszystkie te lęki mają swoją biologiczną logikę – są elementem dojrzewania układu nerwowego i procesu rozumienia świata.
Problem zaczyna się wtedy, gdy lęk u dziecka przestaje być adekwatny do sytuacji, trwa dłużej niż kilka tygodni i zaczyna utrudniać codzienne funkcjonowanie – chodzenie do szkoły, sen, jedzenie, relacje z rówieśnikami. Według danych Światowej Organizacji Zdrowia zaburzenia lękowe należą do najczęściej diagnozowanych problemów psychicznych w wieku rozwojowym – dotykają między 10 a 20 procent dzieci i nastolatków. W praktyce oznacza to, że w każdej polskiej klasie szkolnej są zwykle 2–3 dzieci, które zmagają się z klinicznie istotnym lękiem.
To rozróżnienie – rozwojowy strach kontra zaburzenie lękowe – jest kluczowe, bo od niego zależy, czy wystarczy spokojna obecność rodzica i czas, czy raczej warto umówić konsultację u psychologa dziecięcego. Niestety dominujący kulturowo komunikat „nie bój się”, „wyrośnie”, „każde dziecko tak ma” często opóźnia reakcję i utrwala lęk, zamiast pomagać go przepracować. Warto pamiętać, że wcześnie rozpoznany i przepracowany lęk zwykle ustępuje szybciej i z mniejszym kosztem niż lęk wieloletni, który zdążył wpłynąć na samoocenę, relacje rówieśnicze i osiągnięcia szkolne.
Dziecko rzadko mówi wprost „boję się” albo „mam lęk”. Zamiast tego lęk ujawnia się poprzez zachowanie, relacje i – bardzo często – ciało. Wśród objawów emocjonalnych i behawioralnych rodzice najczęściej obserwują drażliwość i wybuchy złości bez wyraźnego powodu, płaczliwość, nadmierną potrzebę bliskości i „przyklejanie się” do rodzica, a także powtarzane w kółko pytania „a co, jeśli…”. Pojawia się unikanie sytuacji, które wydają się dziecku zagrażające – szkoły, urodzin, nocowania u babci, zajęć dodatkowych, a u nastolatków również rówieśniczych wydarzeń i imprez.
Z czasem lęk u dziecka często przechodzi w perfekcjonizm i nadwrażliwość na ocenę. Dziecko wielokrotnie sprawdza, czy „na pewno dobrze zrobiło zadanie”, boi się popełnić błąd przy klasie, woli nie zabierać głosu niż się pomylić. U młodszych dzieci może pojawić się regres do wcześniejszych zachowań – moczenie nocne u pięciolatka, który już dawno przestał tego potrzebować, ssanie kciuka, trzymanie się pieluch w sytuacjach nowych i stresujących. To mechanizm obronny układu nerwowego, który pod wpływem lęku wraca do form radzenia sobie typowych dla wcześniejszego etapu rozwoju.
Równie charakterystyczny bywa spadek spontaniczności i radości. Dziecko, które wcześniej angażowało się w zabawy i aktywnie eksplorowało świat, staje się wycofane, ostrożne, rezygnuje z nowych sytuacji. To jeden z sygnałów, który najłatwiej zbagatelizować – bo „spokojne dziecko nie sprawia kłopotu” – a który często oznacza, że lęk zabiera więcej zasobów, niż rodzicowi się wydaje. Dlatego warto obserwować nie tylko wybuchy i łzy, ale też stopniowe wycofanie, rezygnację z aktywności, utratę dotychczasowych zainteresowań.
Jeśli lęk dominuje konkretnie wokół szkoły — odmowy wstawania, łzy przed wyjściem, „bóle brzucha” porannie — warto przeczytać osobny artykuł: fobia szkolna — jak pomóc dziecku wrócić do szkoły. Bywa też, że lęk u dziecka jest częścią szerszego profilu neurorozwojowego — spektrum autyzmu u dzieci potrafi „maskować się” pod postacią lęku społecznego i wycofania. W okresie nastoletnim lęk i niska samoocena bywają wstępem do zaburzeń odżywiania u nastolatków — warto znać wczesne sygnały ostrzegawcze.
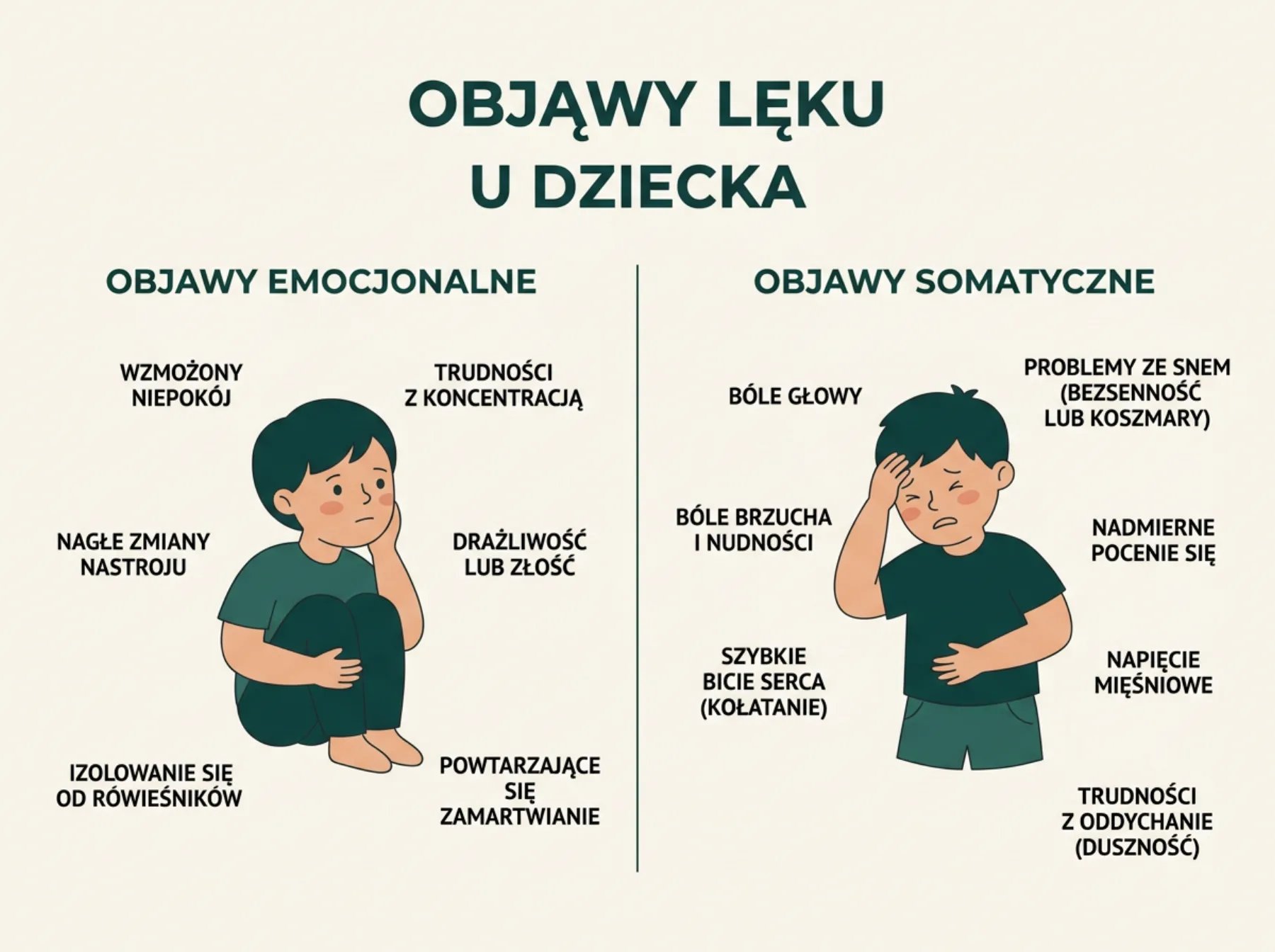
Dziecięcy lęk wyjątkowo często „chowa się” w ciele. To jedno z najważniejszych rozpoznań, jakie może wykorzystać rodzic: jeśli pediatra wyklucza przyczyny somatyczne, a objawy wracają w określonych sytuacjach – niemal na pewno mamy do czynienia z komponentem emocjonalnym. W klasyfikacji ICD-11 somatyzacja u dzieci traktowana jest jako integralna część obrazu zaburzeń lękowych, a nie odrębny problem.
Najbardziej typowe objawy somatyczne lęku u dziecka to bóle brzucha – klasycznie w niedzielę wieczorem albo rano przed wyjściem do szkoły – bóle głowy, nudności, kołatanie serca, drętwienie kończyn, uczucie „kuli w gardle”. Pojawiają się problemy ze snem: trudności z zasypianiem, koszmary, częste wybudzenia, konieczność obecności rodzica do momentu aż dziecko zaśnie. U części dzieci wraca moczenie nocne albo pojawiają się tiki – mruganie, odchrząkiwanie, powtarzalne ruchy. U nastolatków dochodzą czasem zawroty głowy, duszność i napady paniki z bardzo silnym komponentem cielesnym.
Najważniejsze: objawy somatyczne u dziecka z lękiem są realne, nie udawane. Dziecko naprawdę boli brzuch, naprawdę ma nudności, naprawdę nie może zasnąć. Układ autonomiczny reaguje na lęk aktywacją – napięciem mięśni, przyspieszeniem rytmu serca, zmianą pracy jelit. Bagatelizowanie tych objawów („nie masz nic, nie wymyślaj”) nie tylko nie pomaga, ale komunikuje dziecku, że to, co czuje w ciele, jest nieprawdziwe – a to długoterminowo zaburza jego relację z własnymi sygnałami emocjonalnymi i utrudnia późniejszą pracę terapeutyczną.
Obraz lęku u dziecka bardzo zależy od etapu rozwojowego, dlatego warto znać typowe wzorce dla konkretnych przedziałów wiekowych. W grupie 3–6 lat dominują lęk separacyjny, lęk przed ciemnością, potworami, utratą rodzica, głośnymi dźwiękami. Część z nich ma charakter rozwojowo normalny – problem pojawia się dopiero wtedy, gdy lęk uniemożliwia funkcjonowanie w przedszkolu, uniemożliwia rozstanie z rodzicem na kilka godzin albo utrzymuje się niezmiennie powyżej kilku miesięcy.
U dzieci w wieku szkolnym (7–12 lat) na pierwszy plan wysuwa się lęk przed szkołą, oceną i kompromitacją przed klasą. Dużą grupę stanowią dzieci z perfekcjonizmem i lękiem przed porażką – często zdolne, „dobrze się uczące”, ale paraliżowane przed sprawdzianami, publicznymi wystąpieniami czy recytacją. To także wiek, w którym często debiutuje fobia szkolna, lęk o zdrowie bliskich („a co, jeśli mama nie wróci z pracy?”) i silne somatyzacje. Część z tych objawów nakłada się na trudności szkolne i bywa mylnie interpretowana jako lenistwo lub brak motywacji.
U nastolatków dochodzą lęk społeczny, napady paniki, lęk uogólniony z ruminacjami o przyszłości, a czasem lęk związany z wizerunkiem ciała i relacjami rówieśniczymi w mediach społecznościowych. Nastolatek rzadko przyjdzie do rodzica z prośbą o pomoc – częściej izoluje się, „zamyka w pokoju”, traci zainteresowania, rezygnuje z aktywności, które wcześniej sprawiały mu przyjemność. W tej grupie wiekowej warto szczególnie uważnie reagować, bo zaburzenia lękowe u nastolatka łatwo łączą się z epizodami depresyjnymi i obniżeniem nastroju, a w niektórych przypadkach z myślami rezygnacyjnymi.

Klinicznie nie każdy lęk to to samo zaburzenie. W praktyce diagnostycznej wyodrębnia się kilka głównych typów, które różnią się obrazem, mechanizmem i rekomendowaną formą pracy terapeutycznej. Lęk separacyjny to nadmiarowy, nieadekwatny do wieku strach przed rozstaniem z główną figurą przywiązania – najczęściej z rodzicem. U dziecka do 3. roku życia jest rozwojowo normalny; u starszego, jeśli uniemożliwia chodzenie do przedszkola lub szkoły i powoduje regularne objawy somatyczne, wymaga konsultacji.
Fobia specyficzna i fobia szkolna to silny lęk przed konkretną sytuacją: psem, wysokością, lekarzem, wizytą w szkole. Dziecko robi wiele, by uniknąć bodźca, a ekspozycja wywołuje intensywną reakcję – płacz, wymioty, napad paniki. Z kolei lęk społeczny objawia się paraliżującym strachem przed oceną, wyśmianiem, kompromitacją – dziecko wycofuje się z grupy, unika odpowiadania przy klasie, rezygnuje z urodzin i wyjazdów. Szerzej piszemy o tym na stronie lęk i fobie u dzieci i młodzieży.
Zespół lęku uogólnionego (GAD) to stałe, rozlane zamartwianie się „o wszystko” – o zdrowie, o szkołę, o przyszłość, o rodzinę – z towarzyszącym napięciem mięśniowym, zmęczeniem, drażliwością i problemami ze snem. Zaburzenie paniczne, bardziej typowe u nastolatków, objawia się napadami silnego lęku z dusznością, kołataniem serca, uczuciem odrealnienia, strachem przed „umieraniem” lub „zwariowaniem”. Mutyzm wybiórczy to specyficzne zaburzenie, w którym dziecko swobodnie mówi w domu, ale milknie w określonych kontekstach – najczęściej w przedszkolu lub szkole. Każde z tych zaburzeń wymaga nieco innego podejścia terapeutycznego, dlatego tak ważna jest rzetelna diagnoza kliniczna.
Lęk rzadko ma jedną przyczynę. W aktualnym modelu biopsychospołecznym mówimy o nakładających się warstwach: temperamencie i genetyce, rodzinie i stylach przywiązania, doświadczeniach stresowych oraz środowisku szkolno-rówieśniczym. Czynniki biologiczne to przede wszystkim temperament – część dzieci od początku charakteryzuje się wyższą reaktywnością układu nerwowego, większą wrażliwością na bodźce, wolniejszym procesem adaptacji do nowych sytuacji. Jeśli do tego w rodzinie występowały zaburzenia lękowe (u rodzica, rodzeństwa, w dalszej rodzinie), ryzyko u dziecka rośnie – ale to predyspozycja, a nie wyrok.
Na warstwę biologiczną nakłada się rodzina. Dzieci uczą się reagować na świat obserwując rodziców – nie ich słowa, ale zachowanie, mimikę, ton głosu, reakcje ciała. Rodzic, który sam żyje w chronicznym napięciu, komunikuje dziecku „świat jest niebezpieczny”, nawet gdy werbalnie uspokaja. Znaczenie ma też styl wychowawczy: zarówno nadmierna kontrola („nie, bo upadniesz, skaleczysz się, zachorujesz”), jak i chaotyczny brak przewidywalnych granic zwiększają u dziecka poziom lęku. Dziecko potrzebuje jednocześnie bezpieczeństwa i autonomii – świadomości, że ktoś trzyma ramę, a jednocześnie że wolno mu eksplorować, próbować i popełniać drobne błędy.
Wreszcie – doświadczenia. Rozwód rodziców, śmierć bliskiej osoby, przeprowadzka, zmiana szkoły, choroba, doświadczenie przemocy rówieśniczej, wypadek, długa hospitalizacja. Czasem kryzys rodzinny albo kryzys w związku rodziców uruchamia u dziecka lęk jako formę „noszenia” napięcia całego systemu. W ostatnich latach do listy czynników ryzyka dołączyły też: przeciążenie wymaganiami szkolnymi, presja sukcesu, cyberprzemoc i porównywanie się w mediach społecznościowych. Raporty NIMH podkreślają, że u dzieci z predyspozycją temperamentalną kumulacja kilku czynników środowiskowych w krótkim czasie znacząco zwiększa prawdopodobieństwo ujawnienia się zaburzenia lękowego.

Reakcja rodzica ma ogromne znaczenie. Dobra wiadomość jest taka, że w większości sytuacji rodzic realnie może pomóc dziecku – wystarczy kilka prostych zasad opartych na terapii poznawczo-behawioralnej (CBT) i teorii przywiązania. Pierwsza i najważniejsza zasada brzmi: nazywaj emocje zamiast je wyciszać. Komunikat „widzę, że się boisz, to trudne uczucie, jestem przy tobie” pomaga dziecku znacznie bardziej niż „przestań się mazać” czy „nie ma się czego bać”. Kiedy emocja zostaje nazwana i zaakceptowana, traci część swojej intensywności – to jeden z najlepiej udokumentowanych mechanizmów regulacji emocjonalnej.
Druga zasada to małe kroki zamiast omijania. Unikanie sytuacji lękowej daje chwilową ulgę, ale długoterminowo utrwala lęk – dziecko uczy się, że to, czego się boi, jest naprawdę groźne, bo „przecież nie mogłoby tego doświadczyć”. Zamiast tego buduj stopniową ekspozycję: najpierw patrzymy na psa z daleka, potem podchodzimy, potem dotykamy. Pokazuj dziecku, że lęk maleje, gdy zostajemy w sytuacji, zamiast z niej uciekać. Trzecia zasada to przewidywalna rutyna – stałe pory snu, posiłków, rozmów wieczornych. Dzieci lękowe szczególnie źle znoszą chaos i niespodzianki, nawet pozytywne.
Czwarta zasada: modeluj regulację. Dziecko uczy się obserwując, jak rodzic radzi sobie ze stresem – głęboki oddech, pauza, rozmowa o emocjach, szukanie wsparcia to umiejętności przekazywane przez obserwację, nie przez pouczanie. Piąta: chwal odwagę, nie brak lęku. Komunikat „podszedłeś do huśtawki, mimo że się bałeś – to wymagało odwagi” buduje sprawczość, podczas gdy „widzisz, nie było się czego bać” unieważnia emocję. Czego unikać: komunikatów „nie bój się” (dziecko nie wyłączy emocji na żądanie), ratowania dziecka z każdej lękowej sytuacji (to uczy bezradności), bagatelizowania objawów somatycznych oraz wyśmiewania lęków – zwłaszcza publicznie, przy rodzeństwie czy rówieśnikach.
Wsparcie rodzica wystarcza w sytuacjach rozwojowych i łagodnych. Są jednak sygnały, które warto potraktować jako jasną wskazówkę do konsultacji specjalistycznej – im wcześniej, tym lepsze rokowania i krótsza praca terapeutyczna.
Kiedy umówić wizytę u psychologa dziecięcego:
- objawy utrzymują się dłużej niż 4 tygodnie i nie słabną mimo reakcji rodzica,
- lęk jest tak silny, że dziecko regularnie wymiotuje, ma napady paniki, odmawia chodzenia do szkoły,
- cierpi sen, jedzenie, relacje z rówieśnikami, codzienne funkcjonowanie,
- w rodzinie wystąpił kryzys (rozwód, choroba, żałoba), a dziecko wyraźnie zareagowało,
- pojawiły się autoagresja, myśli samobójcze, całkowite wycofanie społeczne.
Te ostatnie punkty – autoagresja, myśli samobójcze, odmowa chodzenia do szkoły z silną paniką – są czerwoną flagą, przy której nie czeka się na „naturalne ustąpienie”. W takich sytuacjach warto umówić konsultację u psychologa dziecięcego i, jeśli specjalista uzna to za zasadne, także konsultację psychiatryczną. Jak wybrać odpowiedniego specjalistę, opisujemy w przewodniku psycholog dziecięcy Kraków i Wieliczka – jak wybrać. Warto zwrócić uwagę na doświadczenie w pracy z zaburzeniami lękowymi, nurt terapeutyczny (CBT ma najmocniejsze dowody skuteczności w lęku u dzieci) i podejście do pracy z rodzicem – bo dobra terapia dziecka zawsze włącza system rodzinny.
Konsultacja zazwyczaj obejmuje wywiad z rodzicami, spotkanie z dzieckiem (w formie dopasowanej do jego wieku – u młodszych dzieci wykorzystuje się zabawę i rysunek) i pierwsze zalecenia. To nie jest „etykietowanie” ani „naznaczanie” dziecka diagnozą – dobra konsultacja ma przede wszystkim pomóc rodzicowi zrozumieć, co dzieje się z dzieckiem, i wskazać dalszą drogę.
Wbrew obawom części rodziców leczenie zaburzeń lękowych u dzieci ma solidne podstawy naukowe i w większości przypadków nie wymaga farmakoterapii. Nurtem pierwszego wyboru jest terapia poznawczo-behawioralna (CBT), której skuteczność potwierdzają między innymi wytyczne brytyjskiego NICE oraz American Academy of Pediatrics. W CBT terapeuta pracuje z dzieckiem nad rozpoznawaniem myśli lękowych, nauką technik relaksacji i oddechowych, a następnie nad stopniową, kontrolowaną ekspozycją na sytuacje, które dziecko dotąd omijało. U nastolatków praca często dotyczy także schematów myślenia („wszyscy mnie oceniają”, „na pewno coś mi się stanie”, „muszę być doskonały”) i ich stopniowej modyfikacji.
U młodszych dzieci, które nie mają jeszcze aparatu poznawczego do klasycznej pracy „na myślach”, doskonale sprawdza się terapia przez zabawę. Zabawa, rysunek, metafory, opowiadanie historii – to pełnoprawne narzędzia terapeutyczne, przez które dziecko przepracowuje to, czego nie potrafi jeszcze wyrazić słowami. Równolegle zwykle prowadzi się pracę z rodzicem – psychoedukacja, nauka reagowania na lęk dziecka, czasami konsultacja rodzicielska lub praca systemowa, gdy w grę wchodzi kryzys rodzinny. U nastolatków część pracy może odbywać się w ramach terapii młodzieży, z większym naciskiem na autonomię i własne cele nastolatka.
Typowy protokół CBT u dziecka obejmuje 12–20 sesji, choć długość zawsze dopasowana jest do indywidualnych potrzeb. Pierwsze efekty rodzice obserwują zwykle po 4–8 sesjach – pod warunkiem że dziecko i rodzina aktywnie pracują także między spotkaniami. Farmakoterapia rozważana jest rzadko, przy cięższych obrazach klinicznych, zawsze decyzją psychiatry dziecięcego i jako uzupełnienie, nigdy jako jedyna forma leczenia. Najważniejszy wniosek praktyczny dla rodzica: zaburzenia lękowe u dzieci dobrze odpowiadają na terapię, a im wcześniej rodzic zauważy objawy i zareaguje, tym krótsza i skuteczniejsza jest dalsza praca. Wczesna interwencja to nie tylko szybsza ulga dla dziecka, ale też realne zmniejszenie ryzyka utrwalenia się lęku w wieku dorosłym – bo dorośli z zaburzeniami lękowymi w bardzo dużym procencie wywodzą ten problem z nieprzepracowanego lęku dziecięcego.
Najlepiej od spokojnej obserwacji objawów, rozmowy i wdrożenia prostych kroków wspierających na co dzień. Jeśli trudności się utrzymują, warto skonsultować się z psychologiem dziecięcym.
Gdy objawy utrzymują się przez dłuższy czas, nasilają się lub utrudniają codzienne funkcjonowanie dziecka — w szkole, w domu czy w relacjach z rówieśnikami. Wczesna konsultacja zwykle skraca drogę do poprawy.
Tak, codzienna rutyna, spokojna komunikacja i konsekwentne granice często przynoszą poprawę. Profesjonalne wsparcie pozwala jednak szybciej dobrać skuteczne metody dla konkretnej sytuacji.
To zależy od nasilenia trudności i regularności działań. Część rodzin widzi pierwsze efekty po kilku tygodniach, ale trwała zmiana zwykle wymaga dłuższego, systematycznego procesu.
Nie. Im wcześniej pojawi się konsultacja, tym większa szansa na szybką i mniej obciążającą interwencję. Reagowanie na pierwsze sygnały to najlepsza profilaktyka eskalacji problemu.